دوشنبه 100 شهریور 22 , ساعت 10:20 عصر
جراحی فیستول با لیزر
در درمان فیستول با لیزر درمانی بر خلاف جراحی سنتی، نیازی به ایجاد برش نیست. در این روش، ابتدا داخل زخم را تخلیه کرده و شستشو می دهند. سپس لیزر را وارد مجرا می کنند، تا مسیر ایجاد شده را از ابتدا تا انتها سوزانده و از بین ببرد. تمامی این مراحل در کمتر از نیم ساعت انجام میشود.
از آنجایی که لیزر نیازی به برش ندارد، پس هیچ آسیبی به اسفنکتر مقعد وارد نکرده و خطر بی اختیاری در کنترل مدفوع یا گاز روده نیز وجود ندارد.
ارتباط با کلینیک عابدیان
مشاوران ما در کلینیک عابدیان آماده هستند تا به تمامی سوالات شما در رابطه با درمان فیستول با لیزر پاسخ دهند.
02186084961
مقایسه جراحی سنتی و لیزر فیستول مقعدی
جراحی سنتی فیستول مقعدی
جراحی سنتی فیستول یا همان فیستولوتومی در بیمارستان انجام میشود. برای انجام این جراحی کل مسیر، از ابتدای آن در روده تا انتهای فیستول بر روی پوست را برش داده و باز می کنند.
هدف از این نوع جراحی تخلیه عفونت و شستشوی مسیر فیستول است. سپس بدون بخیه زدن زخم را رها می کنند تا در طی یک الی دو ماه آینده از داخل به سمت خارج ترمیم شود.
عضله اسفنکتر مقعدی، عضله ای است که به فرد قدرت کنترل دفع مدفوع را می دهد. از طرفی فیستول مقعد از روده شروع شده و با عبور از این عضله در سطح پوست به پایان می رسد. بنابراین پزشکان مجبور هستند حین جراحی این عضله را شکاف دهند. این موضوع در برخی موارد؛ موجب میشود بیمار برای مدتی کوتاه یا در طولانی مدت دچار بی اختیاری در کنترل مدفوع شود.
مزایای لیزر نسبت به جراحی سنتی
برتری های لیزر نسبت به جراحی به روش سنتی موجب شده تا امروزه به ندرت بیماران تن به درمان های جراحی دهند. از این مزیت ها می توانیم به این موارد اشاره کنیم:
عدم نیاز به بستری در بیمارستان
بی تردید همه بیماران از اینکه در بیمارستان بستری شوند، حس بد دارند. خوشبختانه لیزر سرپایی و در کمتر از نیم ساعت انجام میشود. اما برای انجام جراحی به روش سنتی باید حداقل دو الی سه روز را در بیمارستان طی کنید.
در ضمن نوبت گرفتن از بیمارستان برای جراحی ممکن است، درمان را برای هفته ها به تعویق اندازد که در این صورت فیستول پیشرفت کرده و درمان پیچیده تر خواهد شد.
بدون درد یا خونریزی
از آنجایی که لیزر اعصاب و عروق آسیب دیده را ترمیم می کند، بیمار حین جراحی یا بعد از آن دردی را احساس نمی کند. اما در روش سنتی چون بخشی از بافت بدن برش خورده بیماران پس از به هوش آمدن درد شدیدی دارند و خونریزی نیز تا روز ها و هفته های بعد ادامه خواهد داشت.
بدون نیاز به تزریق بیهوشی
لیزر نیازی به بیهوشی ندارد. تنها ممکن است برای اطمینان خاطر به بیمار بی حسی موضعی تزریق شود. اما در روش سنتی، جراحی در اطاق عمل بیمارستان و تحت بیهوشی انجام میشود. داروی بیهوشی برای بدن مضر بوده و امکان تزریق آن به بیماران قلبی و دیابتی وجود ندارد.
دوره نقاهت کوتاه
همان طور که توضیح دادیم، برای انجام لیزر برش ایجاد نمی کنند، پس مسلم است که دوره نقاهت بسیار کوتاه بوده و بیماران حداکثر در طی دو الی سه روز می توانند به زندگی عادی بازگردد. در حالی که در روش سنتی، برای ترمیم شدن بافت برش خورده به هفته ها و ماه ها زمان نیاز است.
ارتباط با پزشک در واتساپ
بیماران می توانند از طریق این شماره واتساپ سوالات خود را با پزشک در میان بگذارند.
09198770284
کاهش هزینه ها
برای اینکه جراحی سنتی انجام دهید، علاوه بر هزینه مربوط به جراحی، باید هزینه های مربوط به بستری در بیمارستان، داروها، تست های قبل از جراحی، تعویض پانسمان و …. را نیز پرداخت کنید. ضمن آنکه ممکن است اصلا درمان موفقیت آمیز نباشد و مجبور به تکرار درمان شوید.
این در حالی است که لیزر فیستول در یک جلسه انجام میشود و شما می توانید با پرداخت تنها یک بار هزینه برای همیشه از این بیماری رها شوید.
حفظ زیبایی پوست
یکی از مشکلات جراحی که اغلب خانم ها از آن ناراضی هستند، آسیب دیدن پوست و ایجاد اسکار (جای زخم) های آزار دهنده است. اما با انجام لیزر به پوست هیچ آسیبی وارد نمیشود و از نظر زیبایی نیز تغییری نخواهد کرد.
حذف عوارض جراحی سنتی
جراحی این بیماری همراه با ریسک عفونت، بی اختیاری، تنگی مقعد و … است. در صورت که انجام لیزر نیازی به نگرانی در مورد عفونت یا از دست دادن اختیار در کنترل مدفوع نیست.
بدون نیاز به تعویض پانسمان
مراقبت از زخم که جراحی فیستول شده بسیار اهمیت دارد چرا که زخم باز است و احتمال آلوده شدن آن بسیار زیاد! بنابراین باید هر روز پانسمان را عوض کنید. اما فیستولی که با لیزر جراحی شده، نیاز به مراقبت ویژه و یا تعویض پانسمان ندارد.
کلینیک عابدیان به صورت تخصصی در زمینه درمان بیماریهای نشیمنگاهی مانند فیستول، شقاق، کیست مویی و بواسیر با لیزر فعالیت دارد.
https://drabedian.com/fistula/comparison-surgery-laser/
نوشته شده توسط jodygoli | نظرات دیگران [ نظر]
دوشنبه 100 شهریور 22 , ساعت 10:16 عصر
دریچه میترال بین حفره های بالایی چپ قلب یعنی دهلیز چپ و حفره پایینی چپ قلب یعنی بطن چپ قرار دارد. در نارسایی دریچه میترال، دریچه نمی تواند به خوبی بسته شود و در نتیجه خون دوباره به دهلیز نشت می کند. این وضعیت باعث می شود که فشار در رگ های خون که به دهلیز چپ متصل هستند بالا برود. سمت چپ قلب مجبور است که سخت تر تلمبه بزند تا خون را به سرتاسر بدن برساند و در نهایت هم نارسایی قلبی مزمن پدید می آید. نارسایی میترال می تواند همراه با تنگی میترال هم ایجاد شود.
علل بروز نارسایی دریچه میترال
تشخیص نارسایی دریچه میترال
در موارد نادری نارسایی دریچه میترال از همان بدو تولد وجود دارد که گاهی اوقات بر اثر بیماری ژنتیکی سندروم مارفان ایجاد می شود. هر بیماری ای که به دریچه میترال صدمه بزند می تواند باعث نارسایی میترال هم بشود. قبلاً بیماری روماتیسمی علت عمده پیدایش نارسایی دریچه میترال بود اما امروزه به لطف تجویز آنتی بیوتیک های مناسب، این بیماری به ندرت در کشور های پیشرفته دیده می شود. یک علت شایع تر در بروز نارسایی میترال، عفونت دریچه (اندوکاردیت عفونی) می باشد.در بیماری کاردیومیوپاتی هیپرتروفیک که دیواره بطن چپ ضخیم می گردد ممکن است دریچه هم تغییر شکل داده و باعث بروز نارسایی دریچه میترال شود. این وضعیت همچنین می تواند به دنبال یک سکته قلبی در صورتی که عضله قلبی که به دریچه متصل است گرفتار شود ایجاد گردد. در بعضی موارد نارسایی دریچه میترال همراه پرولاپس دریچه میترال ایجاد می شود.
علائم نارسایی دریچه میترال
علائم نارسایی دریچه میترال معمولاً به تدریج و در عرض چند ماه یا چند سال ایجاد می شوند اما اگر علت ایجاد آن سکته قلبی و یا عفونت دریچه ای باشد ممکن است بطور ناگهانی ایجاد شود. علائم نارسایی دریچه میترال عبارتند از :
خستگی بدون علت
تنگی نفس در حین انجام فعالیت بدنی
تپش قلب
در نهایت ممکن است علائم نارسایی قلب مزمن مثل تنگی نفس هم در هنگام فعالیت و در هنگام استراحت به علت جمع شدن مایع در ریه ها ایجاد شود. تجمع مایع در بافت های بدن منجر به ورم کردن مچ پاها هم می شود.
هر بیماری ای که به دریچه میترال صدمه بزند می تواند باعث نارسایی میترال هم بشود.
عوارض نارسایی دریچه میترال
تشخیص نارسایی دریچه میترال
برگشت خون به دهلیز چپ ممکن است باعث گشاد شدن آن و در نتیجه بروز ضربان های قلب نامنظم شود. اگر دهلیز آنقدر گشاد و بزرگ شود که در هر بار ضربان قلب نتواند به طور کامل خالی شود، ممکن است یک لخته خون تشکیل شود. اگر یک لخته خون وارد شریانی که به مغز خون رسانی می کند وارد شده و آن را درگیر کند ممکن است باعث بروز سکته مغزی شود. عارضه بالقوه دیگر نارسایی میترال، عفونت دریچه میترال بعد از انجام معالجات دندان در دندانپزشکی و یا جراحی در دستگاه گوارش یا دستگاه ادراری می باشد.
نحوه درمان نارسایی دریچه میترال
اگر پزشک صداهای ویژه ای که اصطلاحاً به آن سوفل قلبی می گویند از قلب شما بشوند ممکن است به نارسایی دریچه میترال مشکوک شود. آزمایش هایی برای ارزیابی عملکرد قلب و ریه ها ممکن است درخواست شود. با استفاده از اکوکاردیوگرافی می توان داخل قلب را نیز مشاهده نمود و تشخیص نارسایی میترال را تایید نمود. با این روش می توان حرکت دریچه میترال را بررسی کرد. اگر نارسایی قلبی بروز نماید، داروهایی مثل داروهای ادرار آور ممکن است برای تسکین علائم تجویز شود. اگر دهلیز چپ بزرگ شود ممکن است داروهایی برای جلوگیری از لخته شدن خون تجویز گردد تا احتمال ایجاد لخته خون در دهلیز کاهش یابد. اگر نارسایی میترال شدید باشد ممکن است نیاز به انجام عمل جراحی برای ترمیم یا تعویض دریچه قلبی باشد. اگر دارای یک دریچه صدمه دیده و یا یک دریچه مصنوعی هستید قبل از انجام کار های دندان پزشکی لازم است که آنتی بیوتیک مصرف نمایید تا از عفونی شدن دریچه جلوگیری شود.
نوشته شده توسط jodygoli | نظرات دیگران [ نظر]
یکشنبه 100 شهریور 21 , ساعت 4:59 عصر
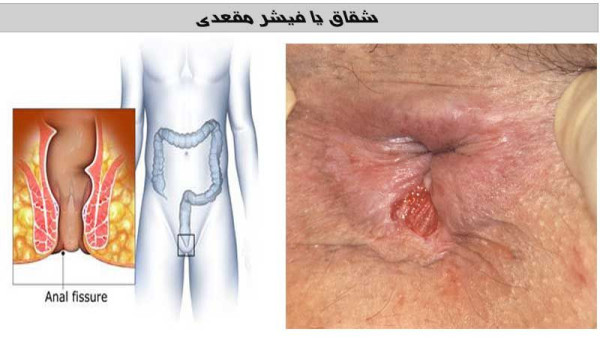
میتوان گفت بیماری شقاق برای عموم مردم یک عارضه آشناست و همه حداقل یکبار در زندگی شان دچار زخم مقعدی خفیف یا مزمن شده اند. اما به دلیل علائم مشابه شقاق با هموروئید و سایر بیماری های مقعدی، باید بررسی های لازم برای تشخیص قطعی این بیماری انجام شود.
معمولا بیماران مبتلا به این عارضه با شکایت از علائم آزاردهنده زخم مقعدی به ما مراجعه می کنند و بسیاری از مراجعین اطلاعات و آگاهی کافی درباره این بیماری ندارند.
به همین جهت در ادامه به بررسی اینکه شقاق چیست؟ چه علائمی دارد و چگونه درمان می شود می پردازیم:
بیماری شقاق چیست؟
بیماری شقاق یا زخم مقعدی، به ایجاد پارگی کوچک و جزئی در بافت مخاطی مقعد گفته می شود که معمولا به دلیل فشار زیاد ایجاد می شود. شقاق که در دو نوع حاد و مزمن ایجاد می شود، در هر سنی ممکن است اتفاق بیفتد و اصلی ترین عامل آن یبوست و خشکی مدفوع است.
می دانید که ناحیه مقعد به دلیل وجود رشته های عصبی زیاد، از حساسیت بسیار بالایی برخوردار است. به همین دلیل این عارضه می تواند علائم دردناکی برای بیمار ایجاد کند، علائمی که گاهی از تحمل فرد خارج است.
معمولا بیماران مبتلا به شقاق مزمن به قدری از علائم این بیماری عاجزند، که به دنبال سریع ترین راه برای درمان شقاق مقعدی هستند.

علائم شقاق
به یاد داشته باشید شدت علائم شقاق در هر فردی با توجه به مدت زمانی که از شروع بیماری گذشته می تواند تغییر کند، اما شایع ترین علائم شقاق مقعدی به شرح زیر است:
- درد مقعدی
- سوزش زیاد هنگام دفع
- خونریزی مقعد یا خون روی مدفوع
- ایجاد برجستگی یا زائده کوچک
- خارش مقعد
اگر هر یک از علائم بالا را تجربه می کنید، باید در اولین فرصت این مشکل را با پزشک در میان بگذارید. زیرا اگر مدت زمان کمی از شروع بیماری شما گذشته باشد، با روش های ساده تری می توان بیماری را درمان کرد.
زمان مراجعه به پزشک
همانطور که در بالا اشاره کردیم با مشاهده هر نشانه غیر معمولی در ناحیه مقعد، باید به دکتر متخصص مراجعه کنید تا مشکلتان بررسی شود.
می دانیم که بسیاری از مبتلایان به دلیل خجالت و ترس به دکتر مراجعه نمی کنند و درمان را به تعویق می اندازند. معاینه مقعدی برای هیچکس خوشایند نیست اما هر چقدر درمان به تعویق بیفتد، بیماری پیشرفت کرده و روند درمان سخت تر خواهد شد.
بنابراین خجالت را کنار بگذارید و به یک دکتر متخصص شقاق یا جراح عمومی مراجعه کنید. در ابتدا پزشک درباره علائمی که اخیرا تجربه کرده اید از شما سوال می پرسد.
در این مرحله سعی کنید بطور دقیق و کامل به سوالات پزشک پاسخ دهید و هر نشانه ای که فکر می کنید مربوط به این عارضه است بطور کامل شرح دهید.
در مرحله بعدی یک معاینه فیزیکی ساده انجام می شود. شما باید به حالت سجده یا به پهلو روی تخت دراز بکشید تا معاینه انجام شود. در اکثر مواقع بیماری با معاینه ساده قابل تشخیص است، اما در بعضی موارد خاص که امکان تشخیص قطعی بیماری با معاینه ساده مقعد امکان پذیر نیست، باید معاینه دیجیتال مقعد با یکی از روش های زیر انجام شود:
- سیگموئیدوسکوپی
- آنوسکوپی
- کولونوسکوپی
پزشک در نهایت با معاینه بالینی و معاینات دیجیتال نوع شقاق مقعدی و بهترین روش درمان بیماری شما را تعیین می کند.
دلایل شقاق
اما چرا به شقاق مبتلا می شویم؟ اصلی ترین علت ابتلا به شقاق، ایجاد فشار زیاد در مقعد است که به بافت دیواره مقعد و همچنین عروق این ناحیه آسیب می زند. عواملی که در مقعد فشار ایجاد می کنند به شرح زیر هستند:
- یبوست مزمن و خشکی مدفوع که به عنوان اصلی ترین عامل شناخته می شود
- اسهال مزمن
- برقراری رابطه مقعدی
- بارداری و زایمان در زنان
- بیماری های التهاب روده مثل کولون، کولیت، کرون و غیره

راه های جراحی شقاق
روش های مختلفی برای جراحی شقاق وجود دارد که با توجه به شرایط بیمار، صلاحدید پزشک و همچنین انتخاب بیمار تعیین می شود. اگر از جراحی و بیهوشی واهمه دارید و قصد دارید با دارو و روش های خانگی این عارضه را درمان کنید، باز هم باید با یک پزشک مشورت کنید تا داروها و روش های موثر را به شما پیشنهاد دهد.
البته روش های بدون جراحی فقط علائم شما را بطور موقت کاهش می دهند و بطور ریشه ای بیماری را درمان نمی کنند. مگر اینکه زخم شقاق خیلی خفیف باشد و با روش های دارویی بهبود یابد.
اگر بعد از ده روز استفاده از دارو و روش های خانگی علائمتان بهبود نیافت، باید یکی از روش های زیر را برای درمان قطعی بیماری انتخاب کنید:
لیزر شقاق
درمان شقاق با لیزر یکی از بهترین راه های درمان این بیماری برای افرادی است که از جراحی و بیهوشی واهمه دارند. عمل لیزر شقاق یک روش سرپایی است که با استفاده از بی حسی موضعی و بدون بیهوشی انجام می شود.
در روش نوین لیزر با استفاده از اشعه متمرکز لیزر زخم حاصل از شقاق را ترمیم می کنند و بیمار دچار درد و خونریزی جراحی نمی شود.
همچنین لیزر یک روش بسیار دقیق است که هیچگونه آسیبی به بافت اطراف بیماری وارد نمی کند و عوارض جراحی مثل بی اختیاری را به دنبال ندارد.
وقتی می گوییم لیزر به عنوان درمان قطعی شقاق مقعدی شناخته می شود، یعنی احتمال بازگشت بیماری در حدود صفر است.
نوشته شده توسط jodygoli | نظرات دیگران [ نظر]
سه شنبه 100 تیر 22 , ساعت 5:12 عصر
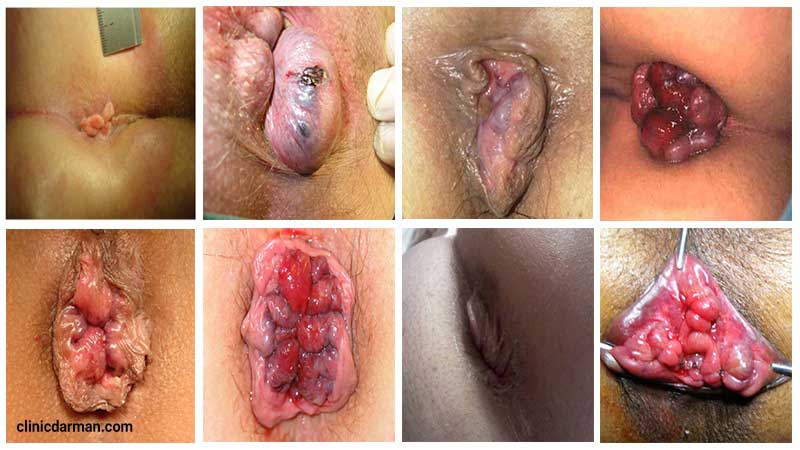
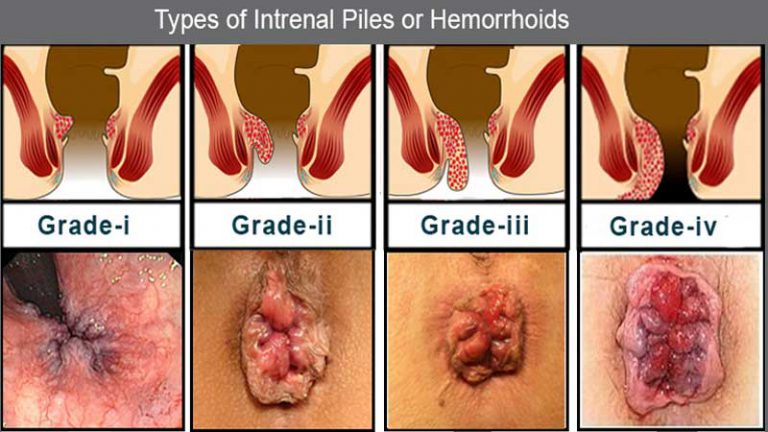
بواسیر یا هموروئید عارضه بسیار شایعی است که از هر دو نفر، یک نفر تا سن 50 سالگی آن را تجربه میکند. این بیماری به سبب تورم عروق در ناحیه مقعد ایجاد میشود. علت تورم و التهاب رگهای دیواره مقعد هم وارد آمدن فشار بسیار زیاد به آنهاست که در نهایت منجر به هموروئید یا سایر بیماریهای مقعدی میشود.
یبوست، بلند کردن اجسام سنگین، زایمان، نشستن طولانی مدت و … از عواملی هستند که ریسک ابتلا به هموروئید را افزایش میدهند. همان طور که در عکس بواسیر مشاهده میکنید، این عروق متورم شده ممکن است از مقعد خارج شوند که در اینصورت به آن پرولاپس میگویند.
بیماری هموروئید میتواند علائمی مانند درد شدید، خونریزی، خارش، سوزش و… را ایجاد نماید. شکل و عکس بواسیر با توجه به نوع داخلی یا خارجی بودن آن و همچنین درجه بیماری میتواند متفاوت باشد که در ادامه به بررسی انواع این عارضه میپردازیم:
عکس بواسیر خارجی
در عکس بواسیر خارجی میبینید که عروق بیرونی مقعد تحت تاثیر بیماری قرار گرفته و متورم شدهاند. این نوع هموروئید همراه با زائدهای بیرون زده، درد و ناراحتی، خارش و خونریزی نمایان میشود و برخلاف نوع داخلی دارای علائم شدیدتری است، چون در ناحیهای حساس واقع شده است. به دلیل همین علائم آزاردهنده مبتلایان این نوع هموروئید، دنبال راههای درمان سریع بواسیر خارجی هستند.
یبوست، بلند کردن اجسام سنگین، زایمان، نشستن طولانی مدت و … از عواملی هستند که ریسک ابتلا به هموروئید را افزایش میدهند. همان طور که در عکس بواسیر مشاهده میکنید، این عروق متورم شده ممکن است از مقعد خارج شوند که در اینصورت به آن پرولاپس میگویند.
بیماری هموروئید میتواند علائمی مانند درد شدید، خونریزی، خارش، سوزش و… را ایجاد نماید. شکل و عکس بواسیر با توجه به نوع داخلی یا خارجی بودن آن و همچنین درجه بیماری میتواند متفاوت باشد که در ادامه به بررسی انواع این عارضه میپردازیم:
عکس بواسیر خارجی
در عکس بواسیر خارجی میبینید که عروق بیرونی مقعد تحت تاثیر بیماری قرار گرفته و متورم شدهاند. این نوع هموروئید همراه با زائدهای بیرون زده، درد و ناراحتی، خارش و خونریزی نمایان میشود و برخلاف نوع داخلی دارای علائم شدیدتری است، چون در ناحیهای حساس واقع شده است. به دلیل همین علائم آزاردهنده مبتلایان این نوع هموروئید، دنبال راههای درمان سریع بواسیر خارجی هستند.

تصویر بواسیر داخلی
در نوع داخلی عروق داخل مقعد درگیر بیماری می شوند. از علائم این نوع هموروئید میتوانیم به خون در مدفوع، خارش و سوزش اشاره کنیم. بواسیر داخلی در داخل مقعد ایجاد میشود و معمولاً از درد کمتری برخوردار است.
در نوع داخلی عروق داخل مقعد درگیر بیماری می شوند. از علائم این نوع هموروئید میتوانیم به خون در مدفوع، خارش و سوزش اشاره کنیم. بواسیر داخلی در داخل مقعد ایجاد میشود و معمولاً از درد کمتری برخوردار است.
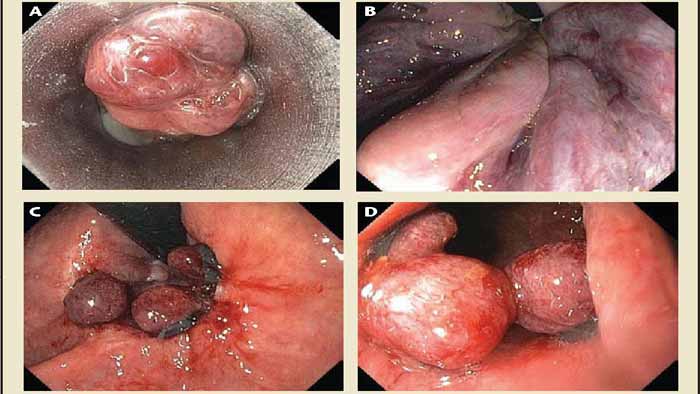
عکس بیرون زدگی بواسیر
هموروئید داخلی انواع و درجات مختلفی دارد که در درجه 3 و 4، زائده گوشتی از مقعد خارج میشود و به آن بیرون زدگی بواسیر میگویند. بیرون زدگی یا پرولاپس درجه 3 با کمک انگشت به داخل مقعد باز میگردد اما در درجه 4، این زائده دائما بیرون از مقعد باقی میماند.
هموروئید داخلی انواع و درجات مختلفی دارد که در درجه 3 و 4، زائده گوشتی از مقعد خارج میشود و به آن بیرون زدگی بواسیر میگویند. بیرون زدگی یا پرولاپس درجه 3 با کمک انگشت به داخل مقعد باز میگردد اما در درجه 4، این زائده دائما بیرون از مقعد باقی میماند.
بواسیر در زنان
این بیماری ممکن است در هر سن و یا جنسیتی ایجاد شود؛ اما احتمال بروز آن در میان زنان بیشتر از مردان است. شاید علت این امر را بتوان تغییرات هورمونی بدن زنان که احتمال یبوست را افزایش میدهد، دانست. اما یکی دیگر از علل ایجاد این بیماری در زنان، بارداری و زایمان است.
این بیماری ممکن است در هر سن و یا جنسیتی ایجاد شود؛ اما احتمال بروز آن در میان زنان بیشتر از مردان است. شاید علت این امر را بتوان تغییرات هورمونی بدن زنان که احتمال یبوست را افزایش میدهد، دانست. اما یکی دیگر از علل ایجاد این بیماری در زنان، بارداری و زایمان است.
بارداری همراه تغییرات هورمونی بسیاری است که می تواند تاثیرات جدی بر سلامت زنان داشته باشد به علاوه زایمان طبیعی سخت می تواند فشار بسیار زیادی را به لگن وارد کرده و عاملی برای بواسیر در زنان به شمار رود. از دیگر علل بروز این بیماری در زنان میتوانیم به نشستن بر روی سطوح سخت؛ بلند کردن اجسام سنگین، یبوست مداوم، بی تحرکی و …. اشاره کنیم. در این قسمت میتوانید عکس بواسیر زنان را مشاهده نمایید.
نوشته شده توسط jodygoli | نظرات دیگران [ نظر]
پنج شنبه 100 تیر 17 , ساعت 7:41 عصر

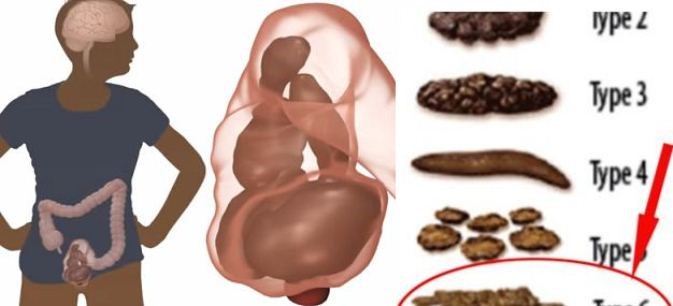
یبوست یکی از مشکلات شایع در میان مردم است و معمولاً به دفع مدفوع سخت، نامنظم و ناکامل اطلاق می شود. اگر تعداد اجابت مزاج کمتر از سه بار در هفته باشد، فرد مبتلا به یبوست و اگر کمتر از یک بار در هفته باشد، فرد مبتلا به یبوست شدید است.
ولی در نظر داشته باشید تنها تعداد دفعات اجابت مزاج، ملاک تشخیص یبوست نیست. احساس پری در مقعد، تخلیهی ناکامل مدفوع و مدفوع سفت از دیگر علایم ابتلا به یبوست است. اگر این مشکلات برای چندین هفته ادامه یابد، یبوست مزمن در نظر گرفته می شود. که در این صورت ممکن است فرد در معرض عوارض یبوست مانند بواسیر (هموروئید) قرار گیرد.
با وجود اینکه یبوست یک بیماری و اختلال گوارشی شایع در نظر گرفته شده است اما بسیاری از مردم به چشم بیماری به آن نگاه نمیکنند و خیلی راحت از کنار آن میگذرند. یبوست میتواند مبدأ و منشأ بسیاری از اختلالات و مشکلات بعدی در ناحیهی مقعد باشد.
علائم و نشانههای یبوست
مهمترین علائم یبوست عبارتند از :
- درد پایین شکم
- زور زدن حین اجابت مزاج
- کاهش تعداد دفعات دفع مدفوع
- مدفوع سفت و سخت یا در قطعات کوچک و گلولهای
- خونریزی از مقعد
- حس تخلیه ناقص پس از اجابت مزاج
- نفخ شکم
- اسهال گاه به گاهی به علت انسداد روده بزرگ توسط مدفوع سخت
علت ایجاد یبوست
از لحاظ تئوری یبوست در اثر کاهش حرکات روده ایجاد می شود. یبوست میتواند ناشی از دلایل مختلفی ایجاد شود. رژیم غذایی کم فیبر و عادات تغذیهای و رفتاری غلط و کمتحرکی شایعترین علت یبوست محسوب میشوند. البته اختلال در حرکات رودهای یا عملکرد راستروده و مقعد ناشی از اختلال در اعصاب دستگاه گوارش یا مصرف برخی داروها نیز در بروز این مشکل بیتأثیر نیست. برخی از علل شایع یبوست عبارتند از:
- تغییر در رژیم غذایی یا فعالیتهای معمول روزانه
- مصرف مقدار زیادی از محصولات لبنی
- سندرم روده تحریک پذیر
- اختلال عصبی مانند بیماری پارکینسون و یا اسکلروز
- مصرف ناکافی آب و فیبر در رژیم غذایی
- استفاده بیش از حد از ملینها
- اختلال هورمونی در دوران قاعدگی و بارداری (سطح بالایی از هورمون استروژن و پروژسترون در دوران قاعدگی و بارداری ممکن است منجر به یبوست شود. یک مورد از هر پنج زن باردار دچار یبوست بارداری میشود.)
- اختلال عصبی و عضلانی در دستگاه گوارش (بسیاری از بیماریها مانند دیابت، اسکلرودرمی، انسداد کاذب روده، بیماری هیرشپرونگ و سرطان یا تنگی روده بزرگ می توانند عملکرد عضلات و اعصاب روده بزرگ را دچار اختلال کنند.)
- بیماریهای سیستم عصبی مرکزی (برخی از بیماریهای مغز و نخاع از جمله بیماری پارکینسون، ام اس و آسیب های نخاعی ممکن است منجر به یبوست شود.)
- مقاومت در برابر احساس دفع مدفوع (تعدادی از بیماران مبتلا به هموروئید یا شقاق به علت فرار از درد هنگام اجابت مزاج آن را به تأخیر میاندازند.)
- فشار روانی و استرس
- مصرف داروهای ضد درد (مانند کدئین و اکسی کدون)، داروهای ضد افسردگی (مانند آمیتریپتیلین و ایمی پرامین) و داروهای ضد تشنج (مانند فنیتوئین و کاربامازپین)
- مکملهای حاوی آهن
- مصرف مسدود کننده کانال کلسیم مانند دیلتیازم و فدیپین
- سرطان روده بزرگ
چگونگی تشخیص یبوست
یبوست میتواند علامتی از یک بیماری گوارشی دیگر در فرد باشد. تشخیص نوع یبوست از نظر حاد (شروع اخیر) یا مزمن (بیش از دو هفته) بودن در تعیین یبوست بسیار مهم است. یبوست مزمن به علت وجود یک بیماری جدی با علت زمینهای (برای مثال، تومورهای روده بزرگ) نیاز به ارزیابی فوری دارد. یبوست حاد در صورت که با نشانههای نگرانکننده مانند خونریزی مقعدی، درد شدید شکمی و گرفتگی عضلات، تهوع و استفراغ و از دست دادن غیر ارادی وزن و …. همراه باشد، نیاز به بررسی خواهد داشت.
پزشک ابتدا با بررسی علایم بیمار شدت بیماری را بررسی میکند و بر اساس آن اقدام به درمان یا تصمیم به تستهای تشخیصی دیگر میگیرد. اطلاعات دقیق از سوابق سایر بیماریها، مصرف داروها و دیگر نشانهها میتواند به تشخیص سریعتر علت یبوست کمک کند. برای مثال، اگر اجابت مزاج دردناک باشد احتمالاً مشکلی در دریچه و خروجی مقعد وجود دارد. اگر مدفوع کم حجم باشد، میتواند از فقدان فیبر در رژیم غذایی ناشی شود. اگر بیمار مجبور است مدفوع را با زور و فشار زیادی دفع کند، ممکن است اختلالی در عملکرد عضلات کف لگن وجود داشته باشد.
بسیاری از آزمونهای تشخیصی میتواند برای ارزیابی یبوست استفاده شود. اغلب بیماران تنها به چند آزمایش اساسی نیاز دارند و آزمونهای تخصصیتر برای افرادی است که یبوست شدید داشته و یا مشکل آنها به درمان پاسخ نمی دهد. تست های مورد استفاده برای این افراد بدین شرح است:
معاینهی انگشتی : ممکن است پزشک طی یک معاینه بالینی، بیماری عامل یبوست را شناسایی کند. معاینه مقعد با انگشت میتواند به کشف تنگی مقعد کمک کند و همچنین پری مقعد نشاندهنده مشکلی در عضلات کف لگن و اطراف مقعد است.
آزمایش خون : با وجود دور از ذهن بودن ولی آزمایش خون در ارزیابی بیماران مبتلا به یبوست مناسب است. در موارد خاص آزمایش خون هورمون تیروئید (برای تشخیص کمکاری تیروئید) و کلسیم (برای کشف اختلال پاراتیروئیدی) ممکن است مفید باشد.
ادامه در درمان کلینیک
نوشته شده توسط jodygoli | نظرات دیگران [ نظر]